|
|
||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
MOTILIDAD OCULAR |
||||||||||||||||||||||
El ojo realiza movimientos espontáneos y coordinados que permiten al cerebro transformar dos imágenes en una tridimensional. |
||||||||||||||||||||||
Estos movimientos se conocen con el nombre de motilidad ocular y son posibles gracias al buen funcionamiento de los músculos del ojo. |
||||||||||||||||||||||
La motilidad ocular es indispensable para que una persona goce de una buena visión binocular. |
||||||||||||||||||||||
La motilidad ocular se refiere a los movimientos espontáneos y coordinados de los ojos para que el cerebro pueda interpretar las imágenes que recibe en tres dimensiones de forma óptima. |
||||||||||||||||||||||
Si existe algún trastorno que impida esta visión binocular y, por tanto, que los ojos no estén alineados correctamente, el cerebro tratará de mantener unidas las imágenes que le llegarán de forma separada. |
||||||||||||||||||||||
¿Qué es la motilidad ocular? |
||||||||||||||||||||||
La motilidad ocular son todos los movimientos espontáneos, automáticos y coordinados que realizan los ojos y que les permiten trabajar de forma conjunta. |
||||||||||||||||||||||
La distancia natural existente entre ambos ojos hace que cada estructura ocular perciba una imagen distinta de un mismo objeto. |
||||||||||||||||||||||
Estas dos imágenes se envían al cerebro y se convierten en una sola de tercera dimensión. Esto es lo que conocemos como visión binocular. |
||||||||||||||||||||||
Cualquier problema de alineación en los ojos puede hacer que las imágenes percibidas se separen y sea el cerebro quien controle los movimientos oculares para poder conservar la visión binocular. |
||||||||||||||||||||||
La motilidad ocular es una propiedad, gracias a la cual, se aumenta el campo visual efectivo, tanto monocular como binocular, así como nos permite mantener la imagen enfocada en la fóvea y mantener la alineación de los ojos, evitando diplopías o visión doble. |
||||||||||||||||||||||
 |
||||||||||||||||||||||
ALTERACIONES RELACIONADAS CON LA MOTILIDAD OCULAR |
||||||||||||||||||||||
Una de las alteraciones más comunes de los movimientos en los ojos es la diplopía o visión doble, debido a la restricción en la motilidad ocular. Se caracteriza por movimientos más lentos o por una desviación ocular. |
||||||||||||||||||||||
Existen determinadas afecciones oculares que pueden afectar de forma significativa la motilidad ocular. |
||||||||||||||||||||||
Éstos son los problemas más comunes relacionados con la motilidad ocular: |
||||||||||||||||||||||
• Estrabismo en adultos y niños |
||||||||||||||||||||||
El estrabismo es un trastorno que provoca la desviación ocular de forma que se pierde el paralelismo de ambos ojos. Puede afectar tanto a niños como adultos. |
||||||||||||||||||||||
El estrabismo en adultos puede provocar visión doble, disminución de la percepción de profundidad, así como una alteración visual estética calificada de “ojo bizco”. |
||||||||||||||||||||||
Sus causas pueden ser variadas: desde alteraciones neurológicas, enfermedades del tiroides, miopía magna, traumatismos, Parkinson o presencia de algún tipo de tumor, entre otros. |
||||||||||||||||||||||
En el caso de un estrabismo infantil es de vital importancia un diagnóstico precoz para tratar de mantener un correcto desarrollo del sistema visual del niño antes de los 7 años. |
||||||||||||||||||||||
Si estamos ante un estrabismo infantil congénito, éste se presentará antes de los 6 meses de vida en el bebé. |
||||||||||||||||||||||
Si es adquirido, surge a partir de los 6 meses y el niño puede llegar a desarrollar una ambliopía estrábica o incluso anular la visión binocular del ojo desviado por parte si el cerebro. |
||||||||||||||||||||||
CAUSAS DEL ESTRABISMO |
||||||||||||||||||||||
Seis músculos diferentes rodean cada ojo y trabajan "como un equipo". Esto permite que ambos ojos se enfoquen en el mismo objeto. |
||||||||||||||||||||||
En alguien con estrabismo, estos músculos no trabajan juntos. En consecuencia, un ojo mira a un objeto, mientras el otro ojo voltea en una dirección diferente y mira a otro objeto. |
||||||||||||||||||||||
Cuando esto ocurre, se envían dos imágenes diferentes al cerebro: una desde cada ojo. Esto confunde al cerebro. En los niños, el cerebro puede aprender a ignorar (suprimir) la imagen proveniente del ojo más débil. |
||||||||||||||||||||||
Si el estrabismo no se trata, el ojo que el cerebro ignora nunca verá bien. Esta pérdida de la visión se denomina ambliopía También recibe el nombre de "ojo perezoso". Algunas veces, el ojo perezoso se presenta primero y causa el estrabismo. |
||||||||||||||||||||||
En la mayoría de los niños con estrabismo, la causa se desconoce. En más de la mitad de estos casos, el problema está presente al nacer o poco después. Esto se denomina estrabismo congénito. |
||||||||||||||||||||||
La mayoría de las veces, el problema tiene que ver con el control muscular y no con la fortaleza del músculo. |
||||||||||||||||||||||
 |
||||||||||||||||||||||
Otros trastornos asociados con el estrabismo en los niños incluyen: |
||||||||||||||||||||||
|
||||||||||||||||||||||
El estrabismo que aparece en los adultos puede ser causado por: |
||||||||||||||||||||||
|
||||||||||||||||||||||
Un antecedente familiar de la enfermedad es un factor de riesgo. La hipermetropía puede ser un factor contribuyente, a menudo en niños. Además, cualquier otra enfermedad que cause pérdida de la visión también puede ocasionar estrabismo. |
||||||||||||||||||||||
 |
||||||||||||||||||||||
Síntomas |
||||||||||||||||||||||
Los síntomas del estrabismo pueden estar presentes todo el tiempo o pueden aparecer y desaparecer. Los síntomas pueden incluir: |
||||||||||||||||||||||
|
||||||||||||||||||||||
Es importante destacar que probablemente los niños nunca se den cuenta de que tienen visión doble. Esto debido a que la ambliopía se puede presentar rápidamente. |
||||||||||||||||||||||
El desarrollo del sistema de movimientos oculares es considerablemente lento y, en
contraste con el sistema acomodativo y binocular que se desarrollan a muy temprana edad,
el sistema oculomotor continúa progresando a lo largo de los primeros años de la educación
infantil y será entonces cuando con mayor frecuencia se manifiesten las posibles anomalías
oculomotoras del niño. |
||||||||||||||||||||||
• Nistagmo |
||||||||||||||||||||||
Es un término para describir movimientos rápidos e involuntarios de los ojos que pueden ser: |
||||||||||||||||||||||
|
||||||||||||||||||||||
Según la causa, estos movimientos pueden ser en un ojo o en ambos. |
||||||||||||||||||||||
El nistagmo puede afectar la visión, el equilibrio y la coordinación. |
||||||||||||||||||||||
Consideraciones |
||||||||||||||||||||||
Los movimientos oculares involuntarios del nistagmo son causados por anomalías de funcionamiento en las áreas del cerebro que controlan los movimientos de los ojos. La parte del oído interno que percibe el movimiento y la posición (el laberinto) ayuda a controlar los movimientos oculares. |
||||||||||||||||||||||
Hay dos formas de nistagmo: |
||||||||||||||||||||||
|
||||||||||||||||||||||
Causas |
||||||||||||||||||||||
• A - NISTAGMO QUE ESTÁ PRESENTE AL NACER (síndrome de nistagmo infantil o SNI). |
||||||||||||||||||||||
El síndrome de nistagmo infantil generalmente es leve. No se vuelve más grave y no está relacionado con ningún otro trastorno. |
||||||||||||||||||||||
Las personas con esta afección no son conscientes de los movimientos del ojo, pero otras pueden verlos. Si estos movimientos son pronunciados, la agudeza visual (agudeza de la visión) puede estar por debajo de 20/20. La cirugía puede mejorar la visión. |
||||||||||||||||||||||
El nistagmo puede ser causado por enfermedades congénitas del ojo. Aunque esto es poco frecuente, un especialista ocular (oftalmólogo) debe evaluar a cualquier niño que padezca nistagmo para verificar la presencia de la enfermedad ocular. |
||||||||||||||||||||||
 |
||||||||||||||||||||||
• B - NISTAGMO ADQUIRIDO |
||||||||||||||||||||||
La causa más común de nistagmo adquirido son ciertos fármacos o medicamentos. La fenitoína (Dilantin), un medicamento anticonvulsivo, el exceso de alcohol o cualquier sedante puede alterar el funcionamiento del laberinto. |
||||||||||||||||||||||
Otras causas abarcan: |
||||||||||||||||||||||
|
||||||||||||||||||||||
• Foria |
||||||||||||||||||||||
Cuando hablamos de foria ocular, nos referimos a la desviación latente con respecto a la alineación que tienen los ojos en tareas binoculares (con los dos ojos abiertos y mirando hacia el mismo estímulo), de hecho, sólo tiene sentido hablar de la foria ocular binocular. |
||||||||||||||||||||||
Al igual que un termómetro mide la temperatura, con una barra de prismas o un diasporámetro y las pruebas necesarias, se puede medir la foria ocular. |
||||||||||||||||||||||
Definimos el eje visual del ojo como la línea que une el objeto que queremos ver y la retina del ojo correspondiente, este eje tiene como ideal ser además el eje óptico, que es un lugar geométrico en cualquier sistema óptico creado con lentes, por cuyo centro los rayos de luz no se desvían al atravesar los medios. |
||||||||||||||||||||||
Es decir, que si el eje visual y el eje óptico coinciden en un ojo, el paciente debería ver bien si no tiene alteraciones que lo impidan, e incluso si el problema es refractivo, la solución dará buena agudeza visual. |
||||||||||||||||||||||
Los problemas llegan cuando esta condición no se cumple, o si añadimos más alteraciones a la ecuación, como tener cataratas. |
||||||||||||||||||||||
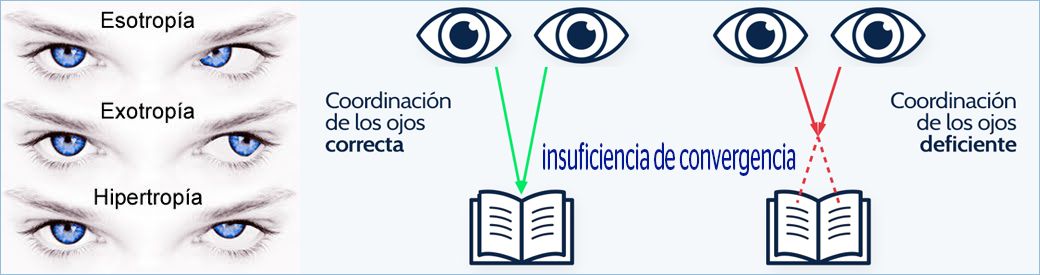
Diferencia entre foria y tropia |
||||||||||||||||||||||
La foria es una desviación latente (hay que realizar un examen para descubrirlo), mientras que la tropia es manifiesta y muchas veces se puede ver a simple vista. |
||||||||||||||||||||||
A través de la prueba del cover test se puede distinguir entre una y otra cuando la desviación no es tan clara, o cuando aparecen síntomas pero no se pueden explicar con la refracción. |
||||||||||||||||||||||
Tipos de foria ocular |
||||||||||||||||||||||
Como hemos visto anteriormente se trata de un desajuste que provoca la superposición de las imágenes de ambos ojos, y su posterior corrección muscular. |
||||||||||||||||||||||
Cuando un ojo es privado de su estímulo (si interponemos un oclusor delante, por ejemplo) ese ojo busca su posición de relajación, por lo que puede haber una diferencia entre la posición de relajación y la posición de visión normal. |
||||||||||||||||||||||
Según la literatura, cuando se realiza esta maniobra en el cover test, al tapar y destapar los ojos vamos a encontrar el mismo ángulo, independientemente del ojo en que midamos. |
||||||||||||||||||||||
Así si ambos ojos se desvían hacia fuera para relajarse, cuando tapemos uno de ellos, el otro seguirá fijando el estímulo. En cambio, cuando el ojo tapado es destapado, se une al estímulo visual y provoca una fusión de la imagen en la corteza cerebral. |
||||||||||||||||||||||
En mi opinión se basa en una teoría que no tiene un fundamento físico, tan sólo fisiológico, por lo que podrían darse situaciones fuera de la norma que chocarían contra las doctrinas establecidas en optometría y oftalmología. |
||||||||||||||||||||||
Los casos atípicos que podrían darse vienen de una diferencia de potencia de un ojo al otro muy elevada, asimetrías faciales mayores que 4.5mm (el tamaño de una pupila media), o cambios provocados en los ejes visuales. En el caso de colobomas de iris, el razonamiento que usamos con todos los pacientes no funciona con ellos. |
||||||||||||||||||||||
Así sentadas las bases para definir los tipos de forias, podemos clasificarlas según su orientación espacial: |
||||||||||||||||||||||
|
||||||||||||||||||||||
Existen las forias oblicuas, pero son una combinación de las dos anteriores, por lo que se resuelven mediante el cálculo de vectores. |
||||||||||||||||||||||
Para la corrección de un problema de motilidad ocular y evitar problemas graves visuales, así como estéticos que puedan llegar a afectar al autoestima, la detección precoz y su seguimiento por parte de un oftalmólogo especialista será muy importante. |
||||||||||||||||||||||
Las forias pequeñas o de poca cuantía |
||||||||||||||||||||||
Por lo general son alteraciones que apenas provocan problemas ni síntomas, pero a veces sobrepasan los límites de resistencia del paciente y comienzan a crear cefaleas, molestias oculares y falta de concentración. |
||||||||||||||||||||||
Hay que tener en cuenta, que no sabemos que provoca cambios de forias, pero en muchos casos, se mantienen estables o empeoran con el tiempo, además cuanto más esfuerzo hace el sujeto por compensarlas, más le cuesta tener los ojos alineados. |
||||||||||||||||||||||
Cuando una foria ocular sobrepasa el valor binocular de compensación, se convierte en tropía, y el ojo comienza a desviarse, con la posibilidad de desarrollar diplopia. |
||||||||||||||||||||||
 |
||||||||||||||||||||||
El papel del sistema motor en la motilidad ocular: |
||||||||||||||||||||||
El sistema motor se encarga de realizar las siguientes acciones: |
||||||||||||||||||||||
|
||||||||||||||||||||||
Leyes que explican estas patologías: |
||||||||||||||||||||||
|
||||||||||||||||||||||
Diagnóstico ¿En qué consiste una prueba de motilidad ocular? |
||||||||||||||||||||||
Las pruebas de motilidad ocular se realizan en la consulta de un oftalmólogo para evaluar los movimientos oculares con el propósito de determinar alguna alteración en los músculos extraoculares. |
||||||||||||||||||||||
También se tendrá en cuenta la precisión que los ojos tienen para seguir un determinado objeto, la rapidez ante dos objetos separados o fijarse en ellos. |
||||||||||||||||||||||
Para ello, el optometrista le pedirá al paciente que mire por ejemplo, fijamente, a un bolígrafo o a una luz. La dirigirá en las distintas nueve direcciones que tiene la mirada para analizar si los ojos se mueven y siguen al objeto adecuadamente. |
||||||||||||||||||||||
Si por el contrario existe algún problema el óptico puede determinar que hay algún músculo o músculos afectados. |
||||||||||||||||||||||
Es necesario para ello tapar el ojo que no va a ser examinado y observar qué sucede cuando se muestra el objeto fijado a una determinada posición. |
||||||||||||||||||||||
Evaluación de la motilidad ocular |
||||||||||||||||||||||
Existen una serie de exámenes que se pueden aplicar con la finalidad de brindar información sobre el estado de la motilidad ocular, estos estudios son de fácil aplicación y comprensión y a nuestro criterio resultan muy útiles para aplicar por el personal encargado de la salud visual infantil. |
||||||||||||||||||||||
1. Anamnesis o interrogatorio: una entrevista bien minuciosa y organizadamente dirigida por el examinador, no solamente constituye el primer encuentro con el paciente, sino, que es un método muy eficaz que nos permite orientarnos sobre la problemática del mismo y que posibles soluciones le podríamos brindar, este método puede aportarnos mucha información clínica y práctica sobre la sintomatología del paciente. |
||||||||||||||||||||||
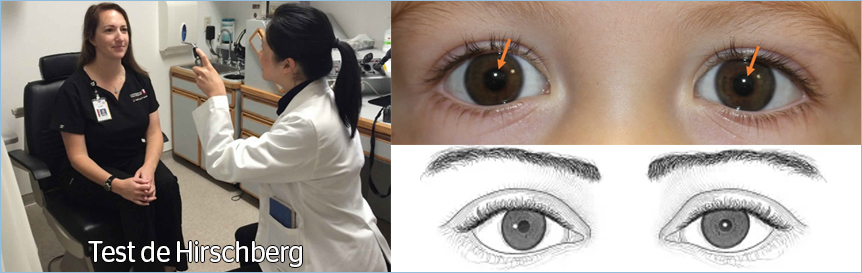
2. Test objetivos: son Test donde se prescinde de la información por parte del paciente, a veces es solo necesario un mínimo de colaboración y dentro de ellos podemos encontrar: |
||||||||||||||||||||||
|
||||||||||||||||||||||
 |
||||||||||||||||||||||
3. Test subjetivos: Estudio con pantallas translúcidas: La posición fisiológica de reposo puede, asimismo, explorarse con pantallas translúcidas, que permiten visualizar a través de ellas el equilibrio binocular. |
||||||||||||||||||||||
|
||||||||||||||||||||||
Son varias las razones para interesarse por el estado de la función oculomotora: por ser el modo de detectar la presencia de parálisis, paresias o restricciones mecánicas en algún campo de mirada; porque durante la lectura se hacen precisos sacádicos y seguimientos, y un mal control de los mismos podría interferir con el aprendizaje, y otras. |
||||||||||||||||||||||
En los niños, muchos de los síntomas que pueden hacer pensar en la existencia de un problema oculomotor están relacionados con la lectura, por ejemplo, omisión de palabras, salto de líneas, dificultades para resolver problemas aritméticos con columnas de números, lectura lenta y de difícil comprensión, excesivo movimiento de cabeza, dificultades al copiar de la pizarra, y otros. |
||||||||||||||||||||||
Un examen optométrico exhaustivo puede determinar la presencia de algún defecto visual que puede afectar la lectura y/o el bajo rendimiento escolar, en estos casos será necesario diagnosticar y corregir el defecto óptico y relacionar estos problemas con la disfunción de los movimientos oculomotores. |
||||||||||||||||||||||
Diversos estudios han puesto de manifiesto la estrecha relación existente entre la velocidad de la lectura y las fijaciones que realizan los ojos en el texto (Bernardo, 2004; Kulp y Schmith, 1997; La Cámara, 2016, etc.). Estas fijaciones adquieren importancia porque en el escaso tiempo que transcurre en cada una de ellas, nuestro cerebro adquiera la información necesaria para darle sentido a lo que está leyendo, mientras que ese proceso de atención se inhibe durante el salto entre ellas. Siguiendo estas afirmaciones, muchos autores defienden que se dispondrá de un buen rendimiento lector si se realizan rápidos y efectivos movimientos oculares. (Cruz del Moral, 2018). A pesar de estas afirmaciones se han realizado escazas investigaciones, a nivel internacional, sobre la presencia de anomalías oculomotoras, en niños con dificultades en la lectura y otros problemas de aprendizaje. |
||||||||||||||||||||||
¿Qué tecnología mide la motilidad ocular? |
||||||||||||||||||||||
Al momento de medir la motilidad ocular es necesario evaluar tanto la motilidad intrínseca como la motilidad extrínseca. |
||||||||||||||||||||||
La motilidad intrínseca permite conocer al oftalmólogo cómo se encuentran los movimientos del iris y la acomodación visual. Por otra parte, la motilidad extrínseca es la capacidad de una persona para coordinar los movimientos oculares. |
||||||||||||||||||||||
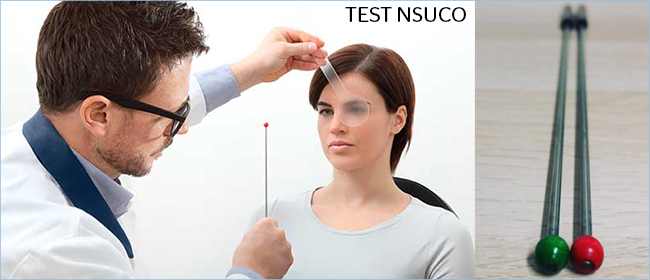
Las pruebas más conocidas para la medición de la motilidad ocular son MEO y NSUCO. Ambas evaluaciones se realizan en un espacio libre. |
||||||||||||||||||||||
 |
||||||||||||||||||||||
¿Cómo se realiza la prueba de motilidad ocular? |
||||||||||||||||||||||
La prueba más utilizada para la medición de la motilidad ocular es el NSUCO oculomotor. |
||||||||||||||||||||||
Esta evaluación se realiza en espacio libre con el paciente de pie, y ambos pies separados a la altura de los hombros y de cara al examinador. |
||||||||||||||||||||||
El oftalmólogo que realiza la prueba utilizará un objeto estimulante y pedirá al paciente que siga al mismo con la vista. El especialista realiza cinco movimientos y dos rotaciones para evaluar las habilidades de movimiento del ojo, cabeza y cuerpo. |
||||||||||||||||||||||
¿Cuándo se recomienda hacer una prueba de motilidad ocular? |
||||||||||||||||||||||
La medición de la motilidad ocular forma parte de las evaluaciones de rutina del oftalmólogo. |
||||||||||||||||||||||
Sin embargo, esta prueba debe hacerse siempre que el especialista reciba a un paciente con visión doble, fatiga ocular, problemas de alineación, estrabismo o nistagmo. |
||||||||||||||||||||||
Ejercicios para mejorar la motilidad ocular |
||||||||||||||||||||||
Algunas actividades son buenas para estimular la motricidad ocular. Estos son algunos ejemplos: |
||||||||||||||||||||||
|
||||||||||||||||||||||
• • • |
||||||||||||||||||||||
"Las alteraciones visuales y patologías oculares que pueden dar como resultado disminución de la óptima función y, finalmente, la limitación visual con déficit visual o hasta la ceguera, abarcan a todos los grupos de edad y comprenden una gran variedad de entidades con muy diversos factores de riesgo interviniendo en cada una de ellas" |
||||||||||||||||||||||
• • • |
||||||||||||||||||||||
También puede visitar nuestra galería, donde podrá encontrar material de su agrado, quizás también encuentre algún diseño que le guste. |
||||||||||||||||||||||
PLANO DE UBICACIÓN: |
||||||||||||||||||||||



















