|
|
||
|---|---|---|
La diabetes y cómo afecta a la visión |
||
Es un trastorno del metabolismo que hace que los niveles de glucosa en sangre, la glucemia, esté por encima de los niveles normales. La causa es la alteración de la producción de insulina, una hormona que segrega el páncreas y que permite que la glucosa pase al interior de las células para transformarse en energía para los músculos y tejidos, o para que sea almacenada hasta que sea necesaria. |
||
Cuando no hay insulina, o no funciona correctamente, el diabético no absorbe la glucosa adecuadamente, haciendo que el azúcar se concentre en cantidades excesivas en la sangre. Si no se trata adecuadamente, este exceso puede causar complicaciones crónicas, e incluso agudas, en órganos como los riñones, los nervios, corazón, vasos sanguíneos y, como os contábamos al principio, en los ojos. |
||
La diabetes es una enfermedad crónica que, de momento, no tiene cura aunque sí se puede controlar con exámenes periódicos. La base de este control es una dieta centrada en el índice de glucemia, ejercicio y, sobre todo, la administración de insulina ya sea vía oral o inyectada. |
||
Su cuerpo descompone la mayor parte de los alimentos que come en azúcar (también llamada glucosa) y los libera en el torrente sanguíneo. El páncreas produce una hormona llamada insulina, que actúa como una llave que permite que el azúcar en la sangre entre a las células del cuerpo para que estas la usen como energía. |
||
Con diabetes, su cuerpo no produce una cantidad suficiente de insulina o no puede usar adecuadamente la insulina que produce. Cuando no hay suficiente insulina o las células dejan de responder a la insulina, queda demasiada azúcar en el torrente sanguíneo y, con el tiempo, esto puede causar problemas de salud graves, como enfermedad del corazón, pérdida de la visión y enfermedad de los riñones. |
||
¿Qué es la glucosa? |
||
Glucosa es el azúcar que circula en la sangre y la fuente de energía para los seres vivos. La glucosa es un monosacárido, un tipo de azúcar simple, de color blanco, cristalina, soluble en agua y muy poco en el alcohol, que se halla en muchos frutos, miel, sangre y líquidos tisulares de animales. |
||
La glucosa se encuentra en abundancia en la naturaleza. La glucosa es un alimento energético muy importante y constituye la forma principal de la utilización de los azúcares por los organismos. |
||
El término glucosa es de origen griego “gleukos” que significa “mosto o dulce”. La primera persona que la aisló fue el farmacéutico Andrea Marggraf en el año 1747. En el año 1838, el químico francés Jean Baptiste Andre Dumas se refirió a la sustancia aislada como “glucosa”. |
||
La función principal de la glucosa es proporcionar la energía química para el ser vivo. Gracias a esto, el ser vivo puede llevar a cabo los procesos que ocurre en el cuerpo como: la digestión, multiplicación de células, reparación de tejidos, entre otros. Asimismo, la glucosa es uno de los principales productos de las fotosíntesis y sustrato para la respiración celular. |
||
La obtención de la glucosa comienza al ingerir un alimento. En la saliva existen enzimas que liberan el azúcar, en el estómago se digiere el alimento en pedazos más pequeños y en el intestino se absorbe la glucosa, que pasa a la sangre. El hígado captura glucosa para almacenarla como glucógeno, que puede estar disponible cuando haga falta. |
||
La hormona insulina se encarga de permitir la entrada de la glucosa a las células. Cuando esto no es posible, la glucosa aumenta en la sangre, conllevando a la diabetes. |
||
La diabetes es una enfermedad donde las células no pueden capturar la glucosa que viaja por la sangre. El nivel de glucosa en la sangre aumenta rápidamente y el cuerpo procura bajar los niveles aumentando la producción de orina, lo que provoca una sed incontrolable. |
||
 |
||
¿Quién tiene más probabilidad desarrollar una enfermedad diabética del ojo? |
||
Cualquier persona con diabetes puede llegar a tener una enfermedad diabética del ojo. Su riesgo aumenta si no se trata: |
||
|
||
El nivel alto de colesterol en la sangre y el tabaquismo también pueden aumentar el riesgo de llegar a tener una enfermedad diabética del ojo. |
||
Algunas personas se ven más afectadas que otras. Los afroamericanos, los indígenas estadounidenses y nativos de Alaska, los hispanos o latinos, los nativos de las islas del Pacífico y las personas mayores tienen un mayor riesgo de pérdida de la vista o ceguera por la diabetes. |
||
Si tiene diabetes y queda embarazada, puede desarrollar problemas de los ojos rápidamente durante el embarazo. Si ya tiene comienzos de retinopatía diabética, esta puede progresar durante el embarazo. Los cambios que ocurren en el cuerpo para apoyar al crecimiento del bebé en desarrollo pueden afectar los vasos sanguíneos de los ojos. Su equipo de atención médica le sugerirá que se haga exámenes de los ojos con regularidad durante el embarazo para detectar y tratar cualquier problema en una etapa temprana y proteger su vista. |
||
La diabetes que se presenta únicamente durante el embarazo, conocida como diabetes gestacional, normalmente no causa problemas de los ojos. Los investigadores aún no saben con certeza a qué se debe esto. |
||
Sus probabilidades de desarrollar una enfermedad diabética del ojo aumentan mientras más tiempo ha tenido diabetes. |
||
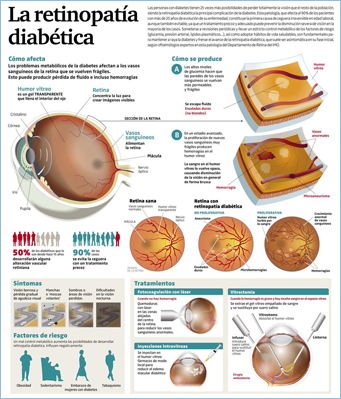
El riesgo de padecer ceguera en los pacientes diabéticos es mayor al resto de la población, y se estima que uno de cada tres personas con esta enfermedad desarrollará retinopatía diabética, enfermedad que puede ocasionar el deterioro de los vasos sanguíneos que irrigan la retina, provocando una visión borrosa que con el transcurrir de los años ocasiona una ceguera irreversible, lo cual puede ser prevenido si se detecta a tiempo, indicó el Dr. Robinson Escobedo Arriola, jefe del Departamento de Retina y Vítreo del Instituto Nacional de Oftalmología (INO) Dr. Francisco Contreras Campos del Ministerio de Salud (Minsa). |
||
Hay 5 tipos de diabetes y no solo 2 (según un estudio) |
||
Actualmente el diagnóstico de diabetes tipo I o tipo II se basa predominantemente en la presencia o ausencia de autoanticuerpos contra antígenos de células beta pancreáticas y así poder realizar un diagnóstico, siendo las personas que tiene autoanticuerpos + diabetes tipo I y con autoanticuerpos – diabetes tipo II. |
||
Una investigación, publicada el 1 de marzo en The Lancet Diabetes & Endocrinology, recopiló datos sobre casi 15.000 pacientes de cinco cohortes en Suecia y Finlandia y descubrieron que existen cinco grupos de pacientes con diabetes que presentaban las mismas características. |
||
Estos subgrupos se dividen en 3 formas graves (una corresponde a la Diabetes tipo I) y 2 formas leves (4 representan a la diabetes tipo 2) |
||
Los grupos se basaron en seis variables (presencia de autoanticuerpos, edad del diagnóstico, índice de masa corporal, HbA 1c (resumen de los últimos 3 meses del azúcar), evaluación de la función de las células β y evaluación de la resistencia a la insulina). |
||
El análisis se basó en datos de 8.980 pacientes, todos los cuales fueron diagnosticados de diabetes entre el año 2008 y 2016. Estos fueron los resultados: |
||
 |
||
Al observar la progresión de la enfermedad en los diferentes grupos encontraron: |
||
|
||
¿Cómo interpretamos estos datos? |
||
Esta nueva subclasificación podría ayudar a adaptar y dirigir el tratamiento temprano a los pacientes recién diagnosticados de diabetes. |
||
Por lo tanto, esta nueva subclasificación podría tener implicaciones importantes no solo para el diagnóstico y el tratamiento de la diabetes sino también para la orientación terapéutica futura. |
||
 |
||
¿Cómo diagnostican los médicos los problemas de los ojos asociados con la diabetes? |
||
Hacerse un examen completo de los ojos con dilatación de las pupilas es la mejor manera de detectar los problemas de los ojos causados por la diabetes. El médico le pondrá gotas en los ojos para agrandar las pupilas. Esto permite al médico usar una lupa especial para examinar un área más amplia de la parte posterior de cada ojo. Tendrá la visión borrosa por unas horas después de que le hayan dilatado las pupilas. |
||
Asimismo, el médico: |
||
|
||
El médico también puede sugerir otras pruebas, dependiendo de sus antecedentes médicos. |
||
La mayoría de las personas con diabetes deberían consultar con un profesional de la vista una vez al año para que se les haga un examen completo de los ojos. Su equipo de atención médica puede sugerir un plan distinto, según el tipo de diabetes y el tiempo que haya transcurrido desde que se le diagnosticaron la enfermedad por primera vez. |
||
Las mujeres con diabetes gestacional normalmente no necesitan hacerse el examen de los ojos porque no desarrollan ninguna enfermedad diabética del ojo durante el embarazo. Si tiene preguntas, consulte con su médico. |
||
Pruebas y exámenes |
||
El oftalmólogo le examinará los ojos. Primero es posible que le pidan que lea una tabla optométrica. Luego usted recibirá gotas oftálmicas para dilatar las pupilas de los ojos. Los exámenes que le pueden hacer implican: |
||
|
||
Si usted tiene retinopatía diabética en etapa temprana (no proliferativa), el oftalmólogo puede observar: |
||
|
||
Si tiene retinopatía avanzada (proliferativa), el oftalmólogo puede observar: |
||
|
||
Este examen es diferente a ir al optómetra a que le revisen la visión y ver si necesita anteojos nuevos. Si nota un cambio en la visión y consulta a un optómetra, no olvide comentarle que tiene diabetes. |
||
 |
||
La diabetes y la pérdida de la visión |
||
A lo largo del tiempo la diabetes puede causar daño a los ojos y provocar pérdida de la vista e, incluso, ceguera. La buena noticia es que el manejo de la diabetes y los exámenes periódicos de la vista pueden ayudar a prevenir problemas de la vista y detenerlos antes de que empeoren. |
||
Las enfermedades de los ojos que pueden afectar a las personas con diabetes incluyen retinopatía diabética, edema macular (que generalmente aparece junto a la retinopatía diabética), cataratas y glaucoma. Todas estas pueden causar pérdida de la visión, pero el diagnóstico y tratamiento temprano puede ayudar significativamente a protegerle la vista. |
||
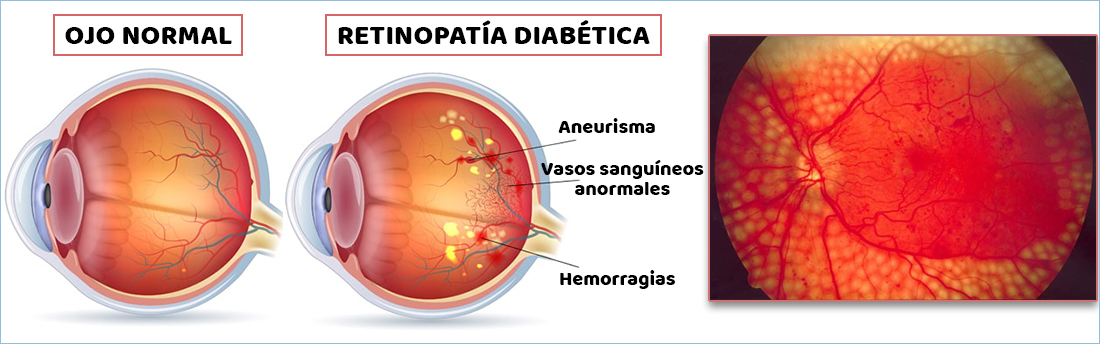
La diabetes puede dañar los ojos. Puede causarles daño a los pequeños vasos sanguíneos de la retina, que es la parte posterior del ojo. Esto se conoce como retinopatía diabética. |
||
Retinopatía diabética |
||
La retinopatía diabética es una complicación de la diabetes que afecta los ojos. Es causada por el daño a los vasos sanguíneos del tejido sensible a la luz que se encuentran en el fondo del ojo (retina). |
||
Al principio, la retinopatía diabética puede no tener síntomas o solo problemas leves de visión. Pero puede provocar ceguera. |
||
Cualquier persona con diabetes tipo 1 o tipo 2 puede desarrollar este trastorno. Cuanto más tiempo hayas tenido diabetes y menos te hayas controlado la glucosa en la sangre, mayor la probabilidad de desarrollar esta complicación en los ojos. |
||
La diabetes es una condición que deteriora todos los vasos del cuerpo, comenzando por los vasos más finos que están en el ojos y riñones, en tus ojos hay un lugar llamado retina, la retina cambia lo que vemos en los impulsos nerviosos, pero tiene vasos muy finos, cuando estos comienzan a estallar y ocurre una hemorragia intraocular a esto llamamos retinopatía diabética. |
||
La probabilidad de presentar retinopatía y tener una forma más grave es mayor cuando: |
||
|
||
Si usted ya tiene daño a los vasos sanguíneos del ojo, algunos tipos de ejercicio pueden empeorar el problema. Consulte a su proveedor de atención médica antes de comenzar un programa de ejercicios. |
||
Otros problemas oculares que pueden ocurrir en personas con diabetes incluyen: |
||
|
||
La hiperglucemia o los cambios rápidos del nivel de azúcar en la sangre a menudo causan visión borrosa. Esto se debe a que el cristalino en la parte media del ojo no puede cambiar de forma cuando tiene demasiado azúcar y agua. Este no es el mismo problema que la retinopatía diabética. |
||
Síntomas |
||
En la mayoría de los casos, la retinopatía diabética no provoca síntomas sino hasta que el daño a los ojos es grave. Esto se debe a que el daño a gran parte de la retina puede ocurrir antes de que la visión esté afectada. |
||
Con frecuencia, cuando estas enfermedades están en etapa temprana no presentan síntomas. Especialmente con la retinopatía diabética, es posible que no sienta dolor ni tenga cambios en la vista a medida que el daño comienza a aumentar en la parte interna del ojo. |
||
Los síntomas de retinopatía diabética incluyen: |
||
|
||
Muchas personas con retinopatía diabética inicial no presentan síntomas antes de que ocurra un sangrado en el ojo. Esta es la razón por la cual toda persona con diabetes debe hacerse exámenes oftalmológicos regulares. |
||
Hable con su oculista si tiene alguno de estos síntomas. |
||
Etapas |
||
La retinopatía diabética se produce en 2 etapas: |
||
|
||
Tratamiento de la retinopatía diabética |
||
El tratamiento de la retinopatía diabética puede reparar el daño a los ojos e, incluso, prevenir la ceguera en la mayor parte de las personas. El tratamiento puede comenzar antes de que la retinopatía diabética le afecte la vista; esto ayuda a prevenir la pérdida de visión. Las opciones incluyen: |
||
|
||
 |
||
Complicaciones de la retinopatía diabética |
||
La retinopatía diabética implica el crecimiento anormal de los vasos sanguíneos de la retina. Las complicaciones pueden provocar problemas de visión graves: |
||
|
||
Prevención |
||
La retinopatía diabética no siempre puede prevenirse. Sin embargo, los exámenes regulares de la vista, el buen control del nivel de glucosa en la sangre y de la presión arterial, así como la intervención temprana para los problemas de visión pueden ayudar a prevenir la pérdida grave de la visión. |
||
Si tienes diabetes, haz lo siguiente para reducir el riesgo de padecer retinopatía diabética: |
||
|
||
preguntas frecuentes |
||
¿La diabetes puede causar infecciones oculares como conjuntivitis y orzuelos frecuentes? |
||
¡Esta es una gran pregunta! Sí, las personas con diabetes tienen más probabilidades de contraer infecciones bacterianas, incluida la conjuntivitis bacteriana y / o orzuelos palpebrales. La diabetes afecta el sistema autoinmune y reduce la resistencia a las infecciones. |
||
¿Existe una prevalencia en función de sexo, edad, procedencia…? |
||
-Dependiendo del tipo de patología que nos ocupe, puede mostrar una preferencia por edad, como bien indica el propio nombre en los casos de «degeneración macular asociada a la edad». Si hablamos de la retinopatía diabética, tenemos que resaltar que se asocia con varios factores de riesgo, que determinan tanto su aparición como el incremento de su severidad, y afecta a ambos sexos según las características de la patología base. Por ejemplo, se considera importante la edad del diagnóstico y el tiempo de evolución de la diabetes mellitus, entre otras variables. Hoy podemos estimar que el riesgo de ceguera en los diabéticos DM es de 25 a 50 veces mayor que en la población no diabética. |
||
 |
||
¿Sigue siendo necesario hacerse el examen de ojos dilatados anualmente? |
||
Los ojos son los únicos órganos del cuerpo que tienen ventanas (las pupilas) para ver el interior y averiguar qué está pasando. Un examen de ojos dilatados realizado por su oftalmólogo puede ayudar a detectar y diagnosticar cambios menores. |
||
Por otro lado, en nuestro centro disponemos de última tecnología para la detección temprana mediante la retinografía y tomografía de coherencia óptica que no requiere dilatación; en definitiva, se obtiene una imagen del interior de su ojo en 3D. |
||
¿Es genética, hereditaria? |
||
-Algunas de las retinopatías son hereditarias. Destaca la Retinitis Pigmentosa que describe un amplio grupo de retinopatías hereditarias heterogéneas desde un punto de vista genético y clínico. La Retinitis Pigmentosa es actualmente la causa principal de ceguera en adultos y una prevalencia de 1,5 millones de personas en el mundo (incidencia aproximada: 1 por cada 4.000 habitantes). Entre las retinopatías adquiridas destacan las de origen tóxico, como las inducidas por algunos medicamentos. A veces curamos un órgano y desgraciadamente dañamos otro tejido. |
||
¿Los diabéticos pueden utilizar lentillas? |
||
Sí, la mayoría de las personas con diabetes pueden usar lentillas. Deben ser recomendadas por los profesionales de salud visual adecuadamente para garantizar que los ojos del usuario se mantengan seguros y sanos. Esto quiere decir usar las lentes adecuadas, el sistema de cuidado correcto y acudir a visitas regulares para controlar la salud ocular y la visión. |
||
¿Puede variar mi graduación en gafas por la diabetes en cuestión de horas y días notando borrosidad? ¿Y un día puedo ver bien y el día siguiente no? |
||
La fluctuación de los niveles de azúcar en sangre y la visión fluctuante están conectados, porque hay una correlación entre el cambio en los niveles de azúcar en sangre y la capacidad del cristalino del ojo para mantener un enfoque nítido. |
||
Así entonces, no se podrá corregir adecuadamente su visión hasta que sus niveles de azúcar en sangre permanezcan estables. En general, se pregunta a todos los pacientes diabéticos sobre la estabilidad de su nivel de azúcar. En ningún caso recetaremos unas gafas si el azúcar no está bajo control. |
||
¿Con qué frecuencia tengo que controlar mi visión para asegurarme de que mis ojos están bien? |
||
La diabetes también puede provocar derrames de los vasos sanguíneos en los ojos, lo que provoca cicatrices y pérdida de la visión. Es muy importante que los pacientes diabéticos consulten su profesional de la visión como mínimo una vez en el año y se realicen la prueba de fondo de ojo. |
||
¿Qué puedo hacer para protegerme los ojos si soy diabético/a? |
||
Para prevenir o evitar que las enfermedades diabéticas del ojo progresen, controle los factores clave del manejo de la diabetes: control de fondo de ojo, la presión arterial y el colesterol; por otro lado, es indispensable dejar de fumar y mantener una actividad física regular. |
||
¿Qué tratamientos se requieren? |
||
-Los tratamientos son muy variados y dependen del tipo de retinopatía. Los oftalmólogos utilizamos en la actualidad equipos e instrumentos modernos, que en la mayoría son computarizados permitiendo obtener resultados más exactos y rápidos de los diferentes procedimientos, beneficiando a nuestros pacientes. |
||
Destacan por su importancia las aplicaciones con láser, las inyecciones intravítreas de fármacos anti-angiogénicos, o la cirugía de la retina mediante técnicas muy avanzadas de vitrectomía. Todos ellos están sometidos a continuas modificaciones. La innovación es la norma en oftalmología. |
||
¿Cuánto dura la enfermedad, si es curable? |
||
-Si tenemos en cuenta que el término retinopatía excluye a las de origen infeccioso, podemos decir que casi ningún tipo de retinopatía tiene hoy por hoy una cura definitiva. Es por tanto imprescindible hacer prevención y controlar al máximo los factores de riesgo que pueden empeorar su evolución. Al final lo que cuenta es vivir de una forma sana para contribuir a obtener unos ojos sanos. |
||
• • • |
||
"Recuerda que la diabetes no necesariamente causa pérdida de la visión. Si intervienes activamente en el control de la diabetes, es posible lograr un gran efecto en la prevención de complicaciones." |
||
• • • |
||
También puede visitar nuestra galería, donde podrá encontrar material de su agrado, quizás también encuentre algún diseño que le guste. |
||
PLANO DE UBICACIÓN: |
||